Σπίλος είναι ένα αμάρτωμα του δέρματος, δηλαδή περίγραπτη δυσπλασία εμβρυϊκής προέλευσης που αφορά σε ένα ή περισσότερα στοιχεία του δέρματος. Οι σπίλοι διακρίνονται σε υπερπλαστικούς και απλαστικούς.
Οι υπερπλαστικοί (υπερπλασία ενός ή περισσότερων στοιχείων) αφορούν:
Στην επιδερμίδα (μυρμηγκιώδης, επιδερμικός, φλεγμονώδης, γραμμοειδής).
Στον θύλακο τριχών (τριχωτός σπίλος, σπίλος θυλάκου τριχών, φαγεσωρικός σπίλος).
Στους σμηγματογόνους αδένες (σπίλος σμηγματογόνων αδένων).
Στους εκκρινείς ιδρωτοποιούς αδένες (σπίλος εκκρινών αδένων).
Στον συνδετικό ιστό (σπίλος συνδετικού ιστού, κολλαγόνο, ελαστίνη).
Στο λίπος (επιπολής λιπώδης ιστός).
Στα μελανοκύτταρα [σπιλομελανοκυτταρικός, επιδερμικός και χορίου (αποτελούνται από διαφοροποιημένα κύτταρα – σπιλοκύτταρα) και μελανοκυτταρικός, επιδερμίδος και χορίου].
Οι απλαστικοί είναι εντοπισμένη δυσπλασία η οποία οφείλεται στην έλλειψη εξέλιξης ενός ή περισσότερων στοιχείων.
Συγγενής σπιλομελανοκυτταρικός σπίλος
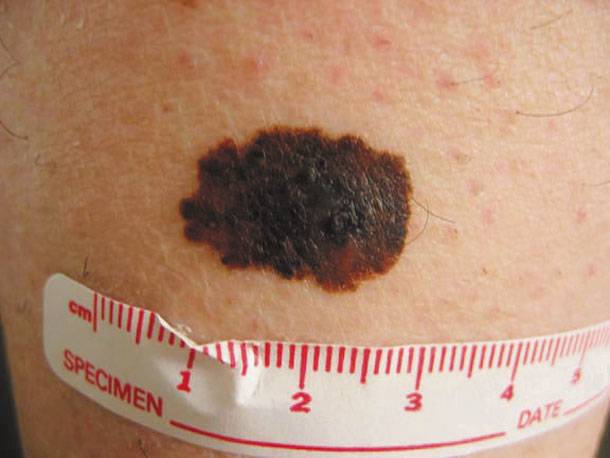
Είναι μελαχρωματική βλάβη του δέρματος που εμφανίζεται συνήθως με τη γέννηση ή σπανίως εβδομάδες ή μήνες μετά. Για την ανάπτυξή της ενοχοποιούνται γενετικοί μηχανισμοί. Η συχνότητα εμφάνισης συγγενούς μελανοκυτταρικού σπίλου ποικίλλει από 0,25% στις μεγάλες σειρές μέχρι 5,9% στις πιο μικρές. Περίπου το 2,6% του πληθυσμού έχει έναν τουλάχιστον συγγενούς τύπου σπίλο. Η συχνότητα των μεγάλων ποικίλλει από 1:1160 έως 1:2050, ανάλογα με τη μελέτη.
Οι μεγάλοι σπίλοι είναι συχνότεροι στα κορίτσια, και ιδίως οι γιγάντιοι. Οι συγγενείς σπιλομελανοκυτταρικοί σπίλοι δημιουργούνται κατά τα πρώτα στάδια της εμβρυογένεσης, μεταξύ 5ης και 24ης εβδομάδας. Τα μέχρι σήμερα γνωστά στοιχεία σε σχέση με τους γενετικούς παράγοντες που καθορίζουν την εμφάνισή τους, ή με συμβάντα κατά την εγκυμοσύνη τα οποία μπορεί να προδιαθέσουν, είναι περιορισμένα.
Είναι γενικά αποδεκτό ότι τα μελανοκύτταρα προέρχονται από τη νευρική ακρολοφία – έχουν δηλαδή την ίδια προέλευση με τα νευρικά κύτταρα και από εκεί μεταναστεύουν στο δέρμα και στις λεπτομήνιγγες. Διαταραχή στη ρύθμιση αυτής της μετανάστευσης μπορεί να έχει ως αποτέλεσμα παθολογική υπερπλασία των μελανοκυττάρων -δημιουργία σπίλων- και την παθολογική εναπόθεση μελανίνης στις λεπτομήνιγγες, μία κατάσταση γνωστή ως νευροδερματική μελάνωση.
Η νευροδερματική μελάνωση είναι σπάνια και συνήθως αφορά σε έναν μεγάλο ή σε περισσότερους από τρεις μικρότερου μεγέθους συγγενείς μελανοκυτταρικούς σπίλους. Τα συμπτώματα της νευροδερματικής μελάνωσης εκδηλώνονται πριν από τον 3ο χρόνο ζωής και οφείλονται στην αύξηση της πίεσης του ΕΝΥ και στη δημιουργία υδροκεφάλου λόγω της απόφραξης των αποχετευτικών οδών από τα υπερπλαστικά πολλαπλασιαζόμενα μελανοκύτταρα.
Η καλύτερη μέθοδος για τον έλεγχο ατόμων με συγγενή σπιλομελανοκυτταρικό σπίλο για νευροδερματική μελάνωση είναι η μαγνητική τομογραφία.
Οι συγγενείς μελαχρωματικοί σπίλοι ταξινομούνται σύμφωνα με τη μεγαλύτερη διάμετρο σε:
Μικρούς (<1,5 cm).
Μεσαίους (1,5 – 10 cm).
Μεγάλους (10 – 20 cm).
Γιγάντιους (>20 cm).
Η σχέση μελανώματος και γιγάντωσης είναι εξακριβωμένη. Το 6,3% των ατόμων με γιγαντιαίο σπίλο εμφανίζει πιθανότητα 5% να αναπτύξει μελάνωμα. Επειδή το μελάνωμα είναι δυνατόν να αναπτυχθεί τόσο σε γιγαντιαίο σπιλομελανοκυτταρικό σπίλο όσο και σε μικρό σπίλο ακόμη και στα πρώτα χρόνια της ζωής, συνιστάται η αφαίρεση προ του 12ου έτους.
Ύποπτος σπίλος πρέπει να θεωρείται ο πολύ βαθυχρωματικός, που εντοπίζεται στις παλάμες και στα πέλματα, καθώς και ο σπίλος με μπλε, γκρίζες, κόκκινες ή λευκές περιοχές. Το μέγεθος, η απουσία ή η παρουσία τριχών είναι λιγότερο ενδεικτικά στοιχεία κακοήθειας ή ατυπίας.
Οι συγγενείς μελαχρωματικοί σπίλοι είναι δυνατόν να προκαλέσουν:
Αισθητική δυσμορφία.
Εμφάνιση μελανώματος.
Νευροδερματική μελάνωση.
Η ακολουθητέα θεραπευτική αγωγή πρέπει να προσαρμόζεται τόσο για τον κάθε ασθενή όσο και για τον κάθε σπίλο, λαμβάνοντας υπ’ όψιν:
Τον κίνδυνο ανάπτυξης μελανώματος.
Τον κίνδυνο ανάπτυξης νευροδερματικής μελάνωσης.
Κοσμητικές επιπτώσεις από την παραμονή του σπίλου.
Κοσμητικές επιπτώσεις από τις μετεγχειρητικές ουλές.
Ψυχοκοινωνικές διαταραχές που είναι δυνατόν να προκαλέσει η παραμονή του σπίλου.
Ψυχοκοινωνικές διαταραχές από τη συχνή μετεγχειρητική παρακολούθηση.
Βεβαίως, χρειάζεται να εξηγηθεί στους ασθενείς ή στους γονείς τους ότι δεν είναι δυνατόν να προβλέψουμε ποιος από τους σπίλους θα εμφανίσει μελάνωμα, και εν πάση περιπτώσει οι περισσότεροι δεν θα εμφανίσουν μελάνωμα. Πλην όμως, αν και οι μεγάλοι, οι γιγάντιοι σπίλοι πρέπει να παρακολουθούνται διά βίου, έχει παρατηρηθεί ότι το μεγαλύτερο ρίσκο ανάπτυξης μελανώματος είναι πριν από την ήβη, ενώ για τους μικρούς είναι μετά την ήβη.
Οι θεραπευτικές δυνατότητες
Η απόφαση για θεραπευτική αγωγή ή για καμία αγωγή είναι πολλές φορές αντιφατική. Παράγοντες που επηρεάζουν την απόφαση αυτή είναι:
Το μέγεθος του σπίλου.
Η θέση του.
Η κλινική εικόνα του.
Η δυνατότητα παρακολούθησης και ελέγχου του σπίλου.
Η πιθανότητα εξαλλαγής του.
Εάν αποφασιστεί επιθετική θεραπευτική αγωγή, θα πρέπει να έχει στόχο:
Την πρόληψη κακοήθους εξαλλαγής.
Το κατά το δυνατόν καλό κοσμητικό αποτέλεσμα.
Και βεβαίως το ικανοποιητικό λειτουργικό αποτέλεσμα.
Οι προτεινόμενες και εφαρμοζόμενες θεραπευτικές μέθοδοι είναι οι εξής:
Ολικού πάχους αφαίρεση.
Μερικού πάχους αφαίρεση.
Dermabrasion.
Curettage.
Laser treatment.
Χημική απολέπιση.
Προκειμένου να έχουμε ένα ικανοποιητικό αισθητικά αποτέλεσμα, πολλές φορές θα πρέπει να εφαρμόσουμε συνδυασμό των μεθόδων αυτών. Ο στόχος είναι να μειώσουμε την πιθανότητα εμφάνισης μελανώματος, γι’ αυτό όλες οι θεραπείες στοχεύουν στη μείωση του αριθμού των μελανοκυττάρων και επομένως περιορίζουν την πιθανότητα εξαλλαγής (λιγότερα μελανοκύτταρα – λιγότερα κύτταρα που πιθανόν θα εξαλλαγούν). Με εξαίρεση την ολικού πάχους αφαίρεση, όλες οι άλλες μέθοδοι δεν είναι ικανοποιητικές, δηλαδή δεν προφυλάσσουν επαρκώς από την εμφάνιση μελανώματος, το οποίο εξορμάται είτε από τις βαθύτερες στοιβάδες της επιδερμίδας είτε από το χόριο και τον υποδόριο ιστό.
Οι ασθενείς πρέπει να ξέρουν ότι δεν πρόκειται να απαλλαγούν εύκολα από τον σπίλο, διότι οι ουλές που θα σχηματιστούν από την αφαίρεσή του θα είναι το ίδιο ενοχλητικές, πλην όμως οι ασθενείς προτιμούν τις ουλές από τον σπίλο.
Η χειρουργική θεραπεία
Για τους μικρούς σπίλους, η χειρουργική αφαίρεση και η συρραφή του τραύματος είναι συνήθως αρκετές. Για τους μεγαλύτερους, η χειρουργική θεραπεία εξατομικεύεται και εξαρτάται από το μέγεθος, τη θέση και το βάθος.
Serial αφαίρεση, διατατήρες δέρματος (τα γνωστά μπαλονάκια), μοσχεύματα δέρματος, καλλιέργειες δέρματος – κερατινοκύτταρα, όλα έχουν θέση στη χειρουργική θεραπεία.
Το χημικό peeling με παράγωγα φαινόλης χρησιμοποιείται για ελαφρύτερου χρώματος σπίλους, πλην όμως θεωρούνται τοξικά για την καρδιά και τους νεφρούς και πρέπει να εφαρμόζονται με μεγάλη προσοχή.
Θεραπεία με laser, κυρίως ruby και αλεξανδρίτη, βελτιώνει την εμφάνιση, αλλά είναι επαναληπτική και η επανεμφάνιση του σπίλου είναι πιθανή. Χρησιμοποιούνται laser κυρίως για την υπερτρίχωση των σπίλων, η οποία είναι πολύ ενοχλητική.
Πρέπει να συζητηθούν όλοι οι εναλλακτικοί τρόποι θεραπείας (Dermabrasion, Curettage, Lasertreatment, χημική απολέπιση). H τελική όμως απόφαση, ως προς το εάν θα ακολουθηθεί συντηρητική θεραπευτική αγωγή ή χειρουργική θεραπεία, ανήκει στον ασθενή και ίσως στην οικογένειά του.
Εν πάση περιπτώσει, οι ασθενείς θα πρέπει να παρακολουθούνται διά βίου και να σημειώνουν τα πιθανά σημάδια εμφάνισης μελανώματος, όπως αλλαγές στο χρώμα, στο μέγεθος και στο σχήμα, καθώς και άλλα συμπτώματα όπως κνησμό κ.λπ., και να ενημερώνουν τον ιατρό τους.
Όλοι οι ασθενείς θα πρέπει να αποφεύγουν την ηλιακή ακτινοβολία και όσοι έχουν μεγάλους μελαχρωματικούς σπίλους χρειάζεται να παρακολουθούνται διά βίου, είτε αφαιρέθηκε ο σπίλος είτε όχι.
Τέλος, στους ασθενείς και στους γονείς τους θα πρέπει να εκτεθούν ο κίνδυνος ανάπτυξης μελανώματος, καθώς επίσης και τα μετεγχειρητικά κοσμητικά αποτελέσματα, διότι πολλοί ασθενείς πιστεύουν ότι η πλαστική χειρουργική δεν αφήνει ουλές.
Πηγή: iatronet.gr